تالاسمی ماژور؛ بررسی انواع تالاسمی، علائم و درمان آن
جومیت خدمات بهداشتی – در سال 1925 دانشمند آمریکایی به نام توماس کولی برای اولین بار با بیماری جدیدی مواجه شد که آن را تالاسمی نامید. توماس کولی، متخصص اطفال، کودکانی را با کم خونی شدید، طحال بزرگ و استخوانها و جمجمههای صورت تغییر شکل داده که اغلب از خانوادههای ایتالیایی یا مهاجران کشورهای همسایه مدیترانه هستند، مشاهده کرده است. تالاسمی یک بیماری خونی است که با اختلالات هموگلوبین همراه است. این بیماری به صورت ژنتیکی منتقل می شود و به سه نوع مینور، متوسط و ماژور تقسیم می شود. در زیر با تالاسمی به خصوص تالاسمی ماژور آشنا خواهیم شد.
تالاسمی چیست؟
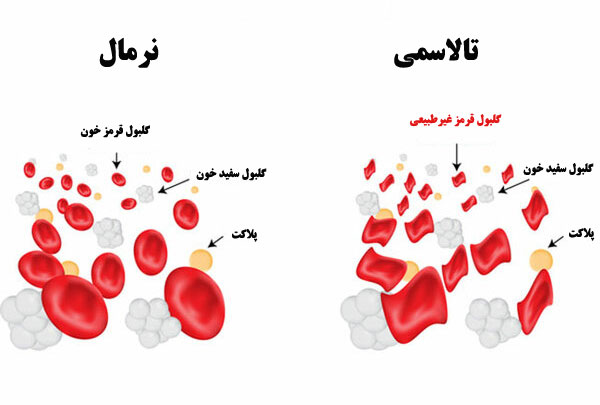
در گلبول های قرمز پروتئینی به نام هموگلوبین وجود دارد که یکی از وظایف مهم آن حمل گاز اکسیژن و انتقال آن به تمام اندام های بدن است. در هموگلوبین بالغ دو زنجیره پروتئینی به نام آلفا و دو زنجیره پروتئینی به نام بتا وجود دارد. هموگلوبین ممکن است مشکلات یا اختلالاتی را به طرق مختلف ایجاد کند و این مشکلات باعث بیماری های خونی می شود. از جمله این اختلالات عدم وجود زنجیره یا عدم ساخت این زنجیره ها در هموگلوبین است. این اختلال که منجر به ناتوانی هموگلوبین در انجام مهمترین وظیفه خود یعنی حمل اکسیژن می شود، منجر به بیماری خونی به نام تالاسمی می شود. واژه تالاسمی از زبان یونانی گرفته شده است و از ترکیب دو کلمه تالاسا به معنای دریا و آمی به معنای خون است که در فارسی به آن کم خونی می گویند. به طور کلی تالاسمی به دو دسته تالاسمی آلفا و تالاسمی بتا تقسیم می شود و در هر دو دسته یک نوع تالاسمی ماژور وجود دارد.
1- تالاسمی آلفا
در افراد مبتلا به این نوع تالاسمی، هموگلوبین موجود در خون پروتئین آلفا کافی تولید نمی کند. در آفریقا، خاورمیانه، هند، جنوب آسیا، جنوب چین و مدیترانه تالاسمی آلفا شایع است. با توجه به اثرات تالاسمی آلفا بر بدن (از خفیف تا شدید)، این بیماری به 4 نوع ناقل خاموش تقسیم می شود، نوع خفیف یا مشخص، هموگلوبین H و آلفا تالاسمی ماژور تقسیم شده است
آلفا تالاسمی ماژور
در آلفا تالاسمی ماژور، هیچ ژن آلفا در DNA فرد وجود ندارد، این امر باعث غیرطبیعی شدن هموگلوبین می شود و اگر بیماری قبل از تولد تشخیص داده نشود، بیماران در حالت جنینی یا مدت کوتاهی پس از تولد خواهند مرد. در موارد نادری که بیماری قبل از تولد تشخیص داده می شود، جنین با تزریق و تبادل خون به دنیا می آید، اما برای ادامه زندگی نیاز به تزریق خون و مراقبت های پزشکی منظم دارد.
تالاسمی ناقل خاموش
از آنجایی که تشخیص این بیماری دشوار است به آن تالاسمی ناقل خاموش می گویند. در این نوع تالاسمی کمبود پروتئین آلفا آنقدر کم و کم است که باعث اختلال یا تغییر در عملکرد طبیعی هموگلوبین نمی شود و به طور کلی مشکلی ایجاد نمی کند و عملاً فرد سالم است.
تالاسمی یک نوع یا صفت خفیف است
در این نوع تالاسمی، کمبود پروتئین آلفا به عنوان تالاسمی خاموش عمل میکند که در آن گلبولهای قرمز خون کوچکتر و کمتر در بدن افراد مبتلا هستند. این بیماری در بسیاری از افراد علامتی ندارد و اغلب با کم خونی فقر آهن اشتباه گرفته می شود.
توجه: در تالاسمی خفیف مصرف آهن تاثیری در درمان ندارد.
تالاسمی هموگلوبین H
در این نوع تالاسمی به دلیل عدم باقی ماندن پروتئین آلفا و پروتئین بتا در گلبول قرمز، این سلول خونی از بین می رود. به دلیل نقص و تخریب گلبول های قرمز، این نوع تالاسمی تالاسمی هموگلوبین H نامیده می شود. از جمله مشکلاتی که بیماران مبتلا به این نوع تالاسمی از آن رنج می برند بزرگ شدن طحال، تغییر شکل استخوان و خستگی است.
2- تالاسمی بتا
در این نوع تالاسمی، هموگلوبین پروتئین بتا کافی در بدن تولید نمی کند. این نوع تالاسمی را می توان در ساکنان مناطق مدیترانه ای مانند یونان، ایتالیا، ایران، شبه جزیره عربستان، آفریقا، آسیای جنوبی و جنوب چین مشاهده کرد. تالاسمی بتا به 3 نوع تالاسمی مینور، تالاسمی بینابینی و تالاسمی ماژور بر اساس اثرات خفیف تا شدید آنها بر بدن تقسیم می شود.
تالاسمی ماژور
تالاسمی ماژور در چند ماه اول زندگی با سطح پایین هموگلوبین جنینی ظاهر می شود معمولاً در دو سال اول زندگی تهدید می شود، علاوه بر کم خونی شدید، کودک در دوران شیرخوارگی از رشد ضعیف و بدشکلی های اسکلتی رنج می برد.
علائم تالاسمی ماژور تقریباً از 6 تا 24 ماهگی شامل مشکلات تغذیه، اسهال، اتساع بیش از حد شکم به دلیل بزرگ شدن طحال و کبد، اختلال رشد و بدشکلی های اسکلتی است که عمدتاً به شکل استخوان های بلند بد شکل و تغییر شکل است. جمجمه و عوارض مربوط به اضافه بار آهن در قلب، کبد و غیره.
تالاسمی مینور
کمبود پروتئین بتا در این نوع تالاسمی برای ایجاد نقص هموگلوبین کافی نیست. بنابراین آن را یک بیماری نمی دانند، بلکه آن را یک صفت می دانند. بیماران مبتلا به این نوع تالاسمی معمولا کم خونی خفیف دارند و این افراد برخلاف کم خونی فقر آهن به هیچ وجه نباید آهن مصرف کنند.
تالاسمی بینابینی
در این نوع تالاسمی، کمبود پروتئین بتا به حدی است که در عملکرد و سلامت هموگلوبین اختلال ایجاد می کند و باعث کم خونی شدید، بدشکلی استخوان و بزرگ شدن طحال می شود. این نوع تالاسمی بین تالاسمی مینور و تالاسمی ماژور قرار می گیرد و به دلیل تفاوت جزئی بین علائم تالاسمی بینابینی و تالاسمی ماژور، تشخیص آن می تواند گیج کننده باشد. بیماران مبتلا به این بیماری برای بهبود کیفیت زندگی خود، به عنوان مثال در دوران بیماری یا بارداری، بسته به شدت کم خونی خود، نیاز به تزریق خون دارند. البته اکثر این افراد می توانند زندگی عادی داشته باشند.
درمان تالاسمی ماژور و انواع دیگر آن
- یکی از معروف ترین روش های درمان تالاسمی ماژور انتقال خون منظم لازم است بیمار تحت مراقبت های پزشکی باشد. اگر خون تزریق نشود، فرد دچار نارسایی قلبی می شود و در اوایل کودکی می میرد. مشکل این است که از آنجایی که بیمار برای ادامه زندگی نیاز به تزریق خون دارد، تزریق خون بیش از حد در طول زندگی باعث تجمع بیش از حد آهن (Iron Overload) در بدن بیمار می شود که ممکن است باعث نارسایی اندام و حتی مرگ شود. از آنجایی که هیچ راه طبیعی برای حذف آهن از بدن وجود ندارد و برای درمان و رفع مشکل باید از عواملی استفاده کرد که با تشخیص و تجویز پزشک به دفع آهن کمک می کند. اضافه بار غیرطبیعی آهن مهمترین عامل مرگ و میر بیماران مبتلا به تالاسمی ماژور است.
- پیوند مغز استخوان درمان 100% تالاسمی ماژور و احتمال رد مغز استخوان بعد از عمل بسیار کم است. برای برخی بیماری ها پیوند مغز استخوان تنها راه درمان و برای برخی بیماری ها یکی از روش های درمانی ارجح است.
در تالاسمی، انتقال خون یک درمان موقت و تسکینی است و پیوند مغز استخوان تنها راه درمان این بیماری است. متأسفانه همه این بیماران نمی توانند از درمان پیوند استفاده کنند و باید تا پایان عمر به صورت تزریق خون و درمان های تکمیلی مانند حذف آهن درمان شوند.
تالاسمی چگونه منتقل می شود؟
همه انواع تالاسمی ارثی هستند. این بیماری از والدین حامل ژن تالاسمی در سلول های خود به فرزندانشان منتقل می شود. یک ناقل این بیماری یک ژن سالم و یک ژن تالاسمی در سلول های بدن خود دارد. اکثر ناقلین این بیماری سالم هستند و زندگی عادی دارند.
پیشگیری بهتر از درمان است
از آنجایی که تالاسمی ارثی است، لازم است بیماران تالاسمی مینور قبل از ازدواج تحت مشاوره ژنتیک قرار گیرند. برای جلوگیری از تولد فرزند مبتلا به تالاسمی ماژور، بهتر است زوج های مبتلا به تالاسمی ازدواج نکنند و بچه دار نشوند. زمانی که زن و مرد مبتلا به تالاسمی مینور ازدواج می کنند، احتمال ابتلای کودک به تالاسمی مینور 50 درصد، سلامت کودک 25 درصد و تالاسمی ماژور نیز 25 درصد است. البته استثنائاتی وجود دارد برای مثال، همه کودکان سالم ممکن است به تالاسمی ماژور مبتلا شوند. بنابراین بهتر است در این مورد ریسک نکنید و از بارداری جلوگیری کنید.
با آزمایش خونی که قبل از ازدواج انجام می شود، اگر مردی به تالاسمی مینور مبتلا نباشد و کاملا سالم باشد، 50 درصد احتمال دارد که فرزندش سالم یا ناقل سالم باشد، اما 25 درصد فرزندان ناقل تالاسمی مینور خواهند بود. ژن اگر مرد مبتلا به تالاسمی مینور باشد، همسرش نیز باید این آزمایش را انجام دهد، اگر به تالاسمی مینور مبتلا باشد، این ازدواج توصیه نمی شود و امکان این ازدواج وجود ندارد.
نکته آخر
تالاسمی ماژور تا دو سال پیش یک بیماری کشنده محسوب می شد، اما با پیشرفت علم و فناوری تالاسمی، شبح مرگ از مبتلایان به این بیماری حذف شد. در واقع این بیماری اکنون قابل درمان است. تالاسمی ماژور یک بیماری ارثی خونی است که با آگاهی قابل پیشگیری است.
آیا تجربه ای در این زمینه دارید؟ نظرات، اطلاعات و تجربیات شما در طول قسمت “ارسال نظر” با مخاطبان جومیت های دیگر به اشتراک بگذارید.













